Замена суставов при ревматоидном артрите

Ревматоидный артрит – это хроническое воспалительное заболевание, поражающее суставы и вызывающее в них болезненные изменения. Оно классифицируется как аутоиммунное расстройство, при котором иммунная система организма, предназначенная для борьбы с инфекциями и болезнями, ошибочно атакует здоровые ткани суставов. Это приводит к воспалению, отеку и боли в пораженных суставах, а в долгосрочной перспективе может вызвать их деформацию и разрушение.
Симптомы ревматоидного артрита обычно развиваются постепенно. Начальные признаки могут включать утреннюю скованность суставов и слабую боль, которая со временем усиливается. Часто заболевание поражает суставы симметрично – например, если воспаляется один коленный сустав, аналогичные симптомы скоро появятся и в другом колене.
Ревматоидный артрит может затронуть любого, независимо от возраста и пола, хотя чаще всего он диагностируется у взрослых в возрасте от 40 до 60 лет и у женщин в два раза чаще, чем у мужчин.
Точные причины возникновения ревматоидного артрита до конца не изучены, но считается, что риск развития этого заболевания увеличивают генетические факторы, окружающая среда и образ жизни
Стратегии борьбы с ревматоидным воспалением
В борьбе с ревматоидным артритом до рассмотрения хирургического вмешательства применяются разнообразные стратегии, цель которых – контролировать воспаление, уменьшить боль и предотвратить повреждение суставов. Основой лечения является комплексный подход, включающий как медикаментозную терапию, так и изменения в образе жизни.
Медикаментозное лечение обычно начинается с применения нестероидных противовоспалительных препаратов (НПВП), которые помогают уменьшить воспаление и облегчить боль. Для контроля самого заболевания назначаются базисные противоревматические препараты (БПРП), такие как метотрексат, которые могут замедлить или остановить прогрессирование ревматоидного артрита.
В последние годы большое внимание уделяется биологическим препаратам и ингибиторам Янус-киназ, которые целенаправленно воздействуют на иммунную систему, блокируя определенные молекулы, участвующие в воспалительном процессе. Эти препараты могут быть эффективными в случаях, когда традиционная терапия не приносит желаемого результата. Диета, богатая омега-3 жирными кислотами, антиоксидантами и другими противовоспалительными питательными веществами, также может играть роль в снижении воспаления и улучшении общего состояния здоровья. В некоторых случаях могут быть полезны пищевые добавки, такие как рыбий жир или куркумин.
Оптимальный выбор при ревматоидном артрите
Эндопротезирование, являясь одним из ключевых направлений в лечении ревматоидного артрита, представляет собой хирургическое вмешательство, целью которого является восстановление функции пораженного сустава и облегчение боли для пациентов, у которых консервативные методы лечения оказались неэффективными. Этот метод применяется в случаях, когда суставы повреждены настолько сильно, что затрагивают качество жизни пациента, ограничивая его подвижность и провоцируя хроническую боль.
Основной принцип эндопротезирования заключается в замене поврежденных компонентов сустава искусственными имплантатами. Эти протезы изготавливаются из биосовместимых материалов, таких как металл, керамика или высокопрочный пластик, которые минимизируют риск отторжения и обеспечивают долговечность конструкции.
Цели эндопротезирования включают в себя:
- Протезирование суставов значительно снижает боль, связанную с ревматоидным артритом, обеспечивая пациентам комфорт и улучшение качества жизни.
- Замена поврежденных суставов имплантатами позволяет восстановить утраченную подвижность и функциональность, повышая способность пациента к самообслуживанию и ведению активного образа жизни.
- В некоторых случаях эндопротезирование может замедлить дальнейшее разрушение суставов и окружающих тканей.
- Успешное протезирование суставов способствует улучшению общего физического состояния и психологического благополучия пациентов.
Подготовка к эндопротезированию включает тщательную диагностику, оценку общего состояния здоровья пациента и планирование операции с учетом индивидуальных особенностей. Послеоперационный период требует реабилитации, включая физиотерапию и упражнения, направленные на восстановление функций сустава и ускорение процесса восстановления.
Среди инноваций в сфере эндопротезирования стоит отметить применение биосовместимых материалов, таких как титан и высокопрочный полиэтилен, которые улучшают долговечность протезов и снижают риск отторжения. Кроме того, прогресс в области компьютерного моделирования и 3D-печати позволяет создавать индивидуальные протезы, идеально подходящие анатомии каждого конкретного пациента. Усовершенствованные методы минимально инвазивной хирургии, в свою очередь, обеспечивают более быстрое восстановление после операции и уменьшают риск осложнений. Современные техники также включают улучшенные методы фиксации протезов, что способствует их лучшей интеграции с костной тканью.
Кроме того, внедрение передовых методов диагностики и планирования операций, таких как компьютерная томография и магнитно-резонансная томография, позволяет хирургам с высокой точностью оценивать степень повреждения сустава и планировать хирургическое вмешательство, что значительно увеличивает успешность операции и уменьшает риск возникновения осложнений.
Эндопротезирование представляет собой оптимальный выбор для пациентов с ревматоидным артритом, когда другие методы лечения не приводят к желаемому результату, открывая путь к улучшению качества их жизни.
- Госпитализация в течение 5 дней после обращения
- Малоинвазивные методики
- Импланты европейских и американских брендов
Телефон: +7 (495) 973-99-91
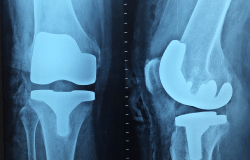
Особенности эндопротезирования тазобедренного сустава

Тазобедренный сустав – один из крупнейших и наиболее нагруженных суставов в теле человека, поэтому выбор материалов и дизайн протеза играют ключевую роль. Современные протезы для тазобедренного сустава обычно состоят из металлического или керамического шарика, имитирующего головку бедренной кости, и вкладыша из металла, керамики или полимеров, заменяющего вертлужную впадину.
Одним из технических аспектов эндопротезирования тазобедренного сустава является выбор метода фиксации протеза. Существует два основных подхода: цементное и бесцементное эндопротезирование. Цементное эндопротезирование включает использование специального медицинского цемента для закрепления протеза в кости, тогда как при бесцементном методе протез фиксируется за счет прироста костной ткани к его поверхности.
Особенности эндопротезирования коленного сустава

Операция заключается в удалении поврежденных участков кости и хряща с последующей установкой искусственного сустава. Протезы для коленного сустава изготавливаются из биосовместимых материалов, таких как металлы и полимеры, которые обеспечивают долговечность и стабильность нового сустава. Протез состоит из нескольких компонентов, имитирующих естественные поверхности сустава, и фиксируется на месте либо с помощью специального костного цемента, либо с использованием бесцементных техник, при которых протез фиксируется за счет прироста кости.
Важным аспектом эндопротезирования коленного сустава является реабилитационный период. Начиная с первых дней после операции, пациенту рекомендуется проводить упражнения под руководством физиотерапевта для восстановления подвижности и укрепления мышц вокруг колена. Это может включать в себя как легкие упражнения для сустава, так и постепенное увеличение физической активности.
Чего ждать от операции
При оценке рисков, связанных с хирургическими операциями по замене суставов, важно учитывать, что, несмотря на высокую степень успешности таких вмешательств, существует ряд потенциальных осложнений и рисков. Это осознание помогает пациентам принимать информированные решения и адекватно готовиться к предстоящей операции.
Одним из основных рисков является инфекция в области оперированного сустава. Хотя современные хирургические техники и антисептики значительно снижают этот риск, он все еще присутствует. Инфекции могут требовать дополнительного лечения антибиотиками, а в некоторых случаях – повторного хирургического вмешательства.
Также существует риск тромбоэмболии, когда в венах образуются кровяные сгустки, которые могут перемещаться в легкие или другие органы. Для его предотвращения пациентам могут быть назначены антикоагулянты и рекомендованы регулярные физические упражнения.
Помимо этого, в редких случаях возможно отторжение протеза, что может привести к необходимости его замены. К другим осложнениям относятся повреждение нервов или кровеносных сосудов во время операции, а также возможное несоответствие длины конечностей после установки протеза. Кроме того, со временем может произойти износ и ослабление протеза, что потребует его замены. Современные материалы и техники увеличивают долговечность протезов, но они все еще не являются вечными.

- Госпитализация в течение 5 дней после обращения
- Малоинвазивные методики
- Импланты европейских и американских брендов
Телефон: +7 (495) 973-99-91
Восстановление и адаптация
Жизнь после операции по замене суставов является периодом восстановления и адаптации, важность которого трудно переоценить. Процесс реабилитации направлен на возвращение к нормальной жизни, поддержание и улучшение качества жизни. Он требует терпения, настойчивости и постоянной поддержки как со стороны медицинских специалистов, так и близких.
Ключевым аспектом восстановления является физиотерапия, которая начинается уже в первые дни после операции. Упражнения, подбираемые физиотерапевтом, направлены на восстановление силы, гибкости и диапазона движений в оперированном суставе. Регулярные занятия помогают ускорить процесс заживления, улучшить кровообращение и предотвратить образование тромбов. Важным компонентом является и психологическая поддержка. Многие пациенты сталкиваются с эмоциональными трудностями, связанными с ограничениями после операции. Консультации с психологом или участие в группах поддержки могут помочь справиться с такими проблемами, как стресс, тревога или депрессия.
Пациентам также рекомендуется следить за своим питанием, так как сбалансированный рацион способствует быстрому заживлению и восстановлению. Поддержание здорового веса снижает нагрузку на новый сустав, увеличивая его продолжительность службы. После возвращения домой важно соблюдать осторожность и избегать чрезмерных нагрузок. Могут потребоваться изменения в домашней среде, такие как установка поручней в ванной и на ступеньках, чтобы обеспечить безопасность и уменьшить риск падений.
Восстановительный период – это время, когда пациент может вновь обрести мобильность и улучшить качество жизни. Постепенное увеличение активности и регулярное выполнение рекомендаций специалистов способствуют успешному восстановлению и возвращению к полноценной жизни.
Взгляд на альтернативы: что есть кроме эндопротезирования
Исследуя альтернативные методы лечения ревматоидного артрита, помимо эндопротезирования, стоит уделить внимание различным консервативным подходам, которые могут быть эффективными в уменьшении симптомов и улучшении качества жизни пациентов.
Одним из ключевых направлений является фармакотерапия, включающая использование нестероидных противовоспалительных препаратов (НПВП) для облегчения боли и уменьшения воспаления. Базисные противоревматические препараты, такие как метотрексат, предназначены для замедления прогрессирования заболевания. Биологические агенты и ингибиторы Янус-киназы представляют собой более современные лекарства, целенаправленно воздействующие на иммунную систему и уменьшающие воспалительный процесс.
Физиотерапия играет важную роль в поддержании подвижности суставов и укреплении мышц, окружающих пораженные суставы. Регулярные упражнения, адаптированные под конкретные нужды пациента, могут помочь уменьшить симптомы и улучшить общее самочувствие. Особое внимание уделяется и диете. Антиоксидантная, противовоспалительная диета, богатая омега-3 жирными кислотами, может способствовать снижению воспаления в организме. Некоторые пациенты также отмечают улучшение состояния при приеме пищевых добавок, таких как рыбий жир или глюкозамин.
Комплементарные и альтернативные методы лечения, такие как акупунктура, массаж и медитация, также могут быть полезны в управлении симптомами ревматоидного артрита. Хотя научные данные о их эффективности варьируются, многие пациенты сообщают об облегчении боли и улучшении общего самочувствия.

- Госпитализация в течение 5 дней после обращения
- Малоинвазивные методики
- Импланты европейских и американских брендов
Телефон: +7 (495) 973-99-91